- 23.Младенческая смертность, определение, методика изучения. Уровень и динамика показателей младенческой смертности в рф
- 25.Неонатальная ,ранняя неонатальнаяи перинатальная смертность .Методика изучения .Основные причины смертности
- Младенческая смертность как интегрирующий показатель здоровья методика ее изучения основные причины
- 52.Младенческая смертность: ее социально-гигиеническое значение, мероприятия по ее снижению. Методика вычисления показателей младенческой смертности
23.Младенческая смертность, определение, методика изучения. Уровень и динамика показателей младенческой смертности в рф
В статистике смертности детей принято выделять младенческую смертность, а также смертность детей до 5 лет и от 1 года до 15лет.
Младенческая смертность –смертность на первом году жизни. Включает раннюю неонатальную (в первые 168часов жизни- первая неделя жизни),неонатальную (в первые 28 дней жизни),постнеонатальную(с 29-го дня жизни до 1-го года )и перинатальную (вокруг родов)смертности..
Общий показатель младенческой смертности –число детей ,умерших в определенном регионе на1-м году жизни на 1000детей,родившихся живыми за год.
Общ. пок-ль млад. см-ти= число детей ,умерших в течение года на 1-м году жизни х1000
Число родившихся живыми в данном календарном году
При оценке величины млад. см-ти используют такой объективный критерий, как средний уровень, .который составляет 20-30%о. Кроме объективных критериев ,принимают субъективные, отражающие динамику показателя. Сравнение показателя в нашей стране по годам свидетельствует, что наиболее высокие цифры отмечались в начале 20в,когда показатель достигал в целом 269%о.Существенное снижение смертности было отмечено в 1971г-22,9%о.С 1985 по 1990г в России наблюдалось уменьшение этого показателя с более низкой интенсивностью, чем в эконом. развитых странах.
25.Неонатальная ,ранняя неонатальнаяи перинатальная смертность .Методика изучения .Основные причины смертности
В статистике смертности детей выделяют младенческую смертность, а также смертность детей до 5 лет и от 1 года до 15лет.
Младенческая смертность –см-ть на 1-м году жизни. Вкл. раннюю неонатальную (в первые 168часов жизни- первая неделя жизни),неонатальную (в первые 28 дней жизни),постнеонатальную(с 29-го дня жизни до 1-го года )и перинатальную (вокруг родов)смертности.
Возрастные коэф. см-ти на 1-м году жизни имеют закономерность, проявляющаяся в том, что наиболее высокий риск смерти ребенка отмечается в первые мин, час, день, неделю и месяц жизни. Это и дало основание выделить такие спец. пок-ли .как ранняя неонатальная, неонатальная и перинатальная см-ть.
Пок-ль ранней неонат. см-ти = число детей ,умерших в течении первых 168часов жизни х1000
число родившихся живыми за год
Пок-ль неонат.см-ти = число детей, умерших в первые 28дней жизни х1000
число родившихся живыми за год
Пок-ль перинат.см-ти= число детей, .родившихся мертвыми + умерших в первые 168ч жизни х1000
число родившихсяживыми и мертвыми
Сравнение пок-ля мл. см-ти в нашей стране по годам свидетельствует, что наиболее цифры отмечались в начале 20в,когда пок-ль достигал в целом 269%о.Существенное см-ти было отмечено в 1971г-22,9%. С 1985 по 1990г в России наблюдалось этого показателя с более низкой интенсивностью, чем в эконом. развитых странах.
При этом и др. пок-ли см-ти за период с 1985 по 2000г:пок-ль ранней неонатальной см-ти с 8.5%о до 7.1%о,неонат.см-ти с 11до 9.6%о,постнеонат.см-ти 9.6 до 5.7%о и перинат. см-ти с 17.8 до 13.8%о.
Структура младенческой см-ти за 2000г следующая: к первым 5 причинам такой см-ти относятся состояния ,возникающие в перинатальном периоде (44.1%о)врожденные аномалии(23.2%о),болезни органов дыхания(16.0%о)несчастные случаи ,отравления и травмы(9.3%о), инф. и паразит. болезни(8.9%о)
Источник
Младенческая смертность как интегрирующий показатель здоровья методика ее изучения основные причины
В этих условиях особая роль отводится снижению младенческой смертности как одному из глобальных индикаторов, рекомендуемых ВОЗ для оценки состояния здоровья и благополучия нации. Этот показатель интегрирует социальную, политическую, экологическую, криминогенную и многие другие обстановки в стране.
В начале нового столетия уровень младенческой смертности в России составлял 12,9 случаев на 1000 родившихся живыми детей и был близок к уровню США (9 случаев на 1000 родившихся живыми), Великобритании (8,7 случаев на 1000 родившихся живыми) и Польши (9,5 случаев на 1000 родившихся живыми). За десять лет нового столетия его тенденция резко изменилась и уже в 2010 г. показатель младенческой смертности составил в России 9,4 случаев на 1000 родившихся живыми [2].
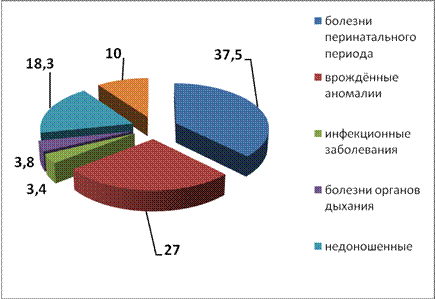
В структуре младенческой смертности болезни перинатального периода в последние годы занимают первое место (37,5 %), на втором месте — врождённые аномалии (27,0 %). Смертность детей от инфекционных заболеваний колеблется от 3,4 % до 12,1 % по разным регионам страны. Доля болезней органов дыхания имеет чёткую тенденцию к снижению — по данным 2010 г. она составила 3,8 % по сравнению с 2005 г. (11,9 %) (рисунок 1).
Тем не менее, настораживающим моментом остаётся доля умерших детей на первом году жизни из числа недоношенных (41,0 %).
Рис. 1. Структура младенческой смертности в России в 2010 г.
Нами проведен анализ младенческой смертности в одном из южных регионов РФ с неблагоприятной демографической ситуацией — республике Калмыкия (РК). За последние 5 лет (2006-2010 гг.) в Калмыкии наблюдается прогрессивное снижение численности населения за счет усиления миграции коренного населения, как в другие регионы РФ, так и в другие страны мира. Так, в 2006 г. численность населения в РК составила 288 675 человек, тогда как в 2010 г. — уже 283 166 человек. Несмотря на снижение численности населения, за период 2006-2010 гг. количество родов ежегодно возрастает с 3830 до 4432, поэтому вопросы жизнеспособности и состояния здоровья новорожденных приобретают особенную актуальность.
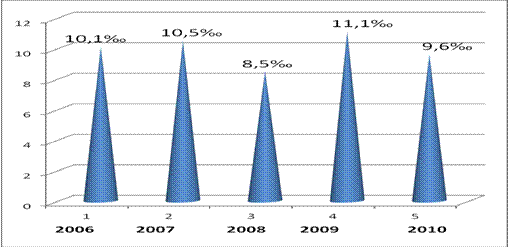
Смертность среди детей младше одного года как один из базовых статистических показателей демографии в Калмыкии вычисляли в виде абсолютных чисел и коэффициента младенческой смертности. Данный коэффициент отражает количество детей, умерших в возрасте до 1 года на 1000 новорожденных за один год (‰). Показатель младенческой смертности в Республике Калмыкия за последние 5 лет имеет тенденцию к снижению, но при этом не является стабильным. Так, в 2006 г. младенческая смертность в РК составила 10,1 ‰, тогда как в 2010 г. — 9,6 ‰ (рисунок 2).
Рисунок 2. Показатель младенческой смертности в Республике Калмыкия за период 2006-2010 гг.
В структуре младенческой смертности в Республике Калмыкия, так же, как и в РФ, превалируют перинатальные состояния (58,4 %), врожденные пороки развития (27.9 %), несчастные случаи (4,7 %), инфекционные заболевания (3,9 %) и болезни органов дыхания (2,6 %).
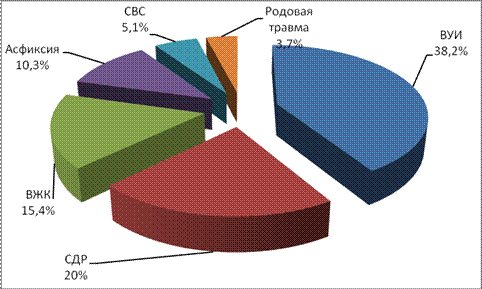
Анализ перинатальных состояний как наиболее частых причин младенческой смертности в РК выявил следующие причины: внутриутробная инфекция (38,2 %), синдром дыхательных расстройств (20 %), внутрижедудочковые кровоизлияния (15,4 %), асфиксия (10,3 %), синдром внезапной смерти (5,1 %), родовая травма (3,7 %) (рисунок 3).
Рисунок 3. Структура перинатальных состояний как основной причины младенческой смертности в Республике Калмыки за период 2006-2010 гг.
Мы провели анализ течения беременности 136 женщин, у которых были зарегистрированы случаи младенческой смертности по причине перинатальных состояний. Исследование показало, что у подавляющего большинства — 112 (82,4 %) пациенток в анамнезе наблюдали высокую частоту инфекционных заболеваний (гепатит С, токсоплазмоз, цитомегаловирусная инфекция, генерализованнй герпес и др.). Кроме того, в 97 (71,3 %) случаях имели место урогенитальные инфекции (Chlamidia trachomatis, Mycoplasma hominis, Ureaplasma urealiticum, Herpes simplex virus II, Human papilloma virus).
Изучение соматического анамнеза выявило его отягощенность среди 89 (65,4 %) беременных. При этом чаще регистрировали: заболевания органов дыхания — 41 (46,1 %), болезни желудочно-кишечного тракта — 23 (25,8 %), урологическую патологию — 16 (18 %), заболевания ЛОР-органов — 9 (10,1 %).
Полученные результаты показывают, что, в отличие от РФ, в Калмыкии доля перинатальных поражений и внутриутробных пороков развития значительно выше, что говорит о серьезных недостатках в работе акушерско-гинекологической службы республики. Развитие перинатальных состояний необходимо прогнозировать в период беременности, выделяя группы риска среди женщин с высоким инфекционным индексом и тяжелыми экстрагенитальными заболеваниями.
Таким образом, младенческая смертность является важной характеристикой общего состояния здоровья и уровня жизни населения страны, региона, города, национального меньшинства. Несмотря на снижение младенческой смертности как в России, так и в Калмыкии, этот показатель остаётся одним из проблемных, поскольку наносит обществу огромный социально-экономический ущерб. Кроме того, в условиях, когда рассчитывать на повышение рождаемости в ближайшем будущем не приходится, основным приоритетом при разработке демографической политики в регионах страны, особенно с низкой рождаемостью, должно быть именно снижение младенческой смертности.
Всё это позволяет выделить главную проблему младенческой смертности, а именно репродуктивное здоровье женщины, и совершенствовать мероприятия по его улучшению.
Рецензенты:
Овечкина Ж.В. д.м.н., профессор, Всероссийский научно-исследовательский институт железнодорожной гигиены Роспотребнадзора, г. Москва.
Трифонова Н.Ю., д.м.н., доцент, кафедра общественного здоровья и здравоохранения, Российский государственный медицинский университет, г. Москва.
Источник
52.Младенческая смертность: ее социально-гигиеническое значение, мероприятия по ее снижению. Методика вычисления показателей младенческой смертности
Младенческая смертность – один из демографических факторов, наиболее наглядно отражающих уровень развития страны и происходящие в ней экономические и социальные изменения. В ХХ веке уровень младенческой смертности в России снизился почти в 20 раз. Изменилась и ее доля в уровне общей смертности. Но за этими положительными
Документ о фиксации младенчесокй смертности – медицинское свидетельство о смерти. Свидетельство о перинатальной смерти.
Анализ младенческой смертности включает: младенческую смертность за календарный год, по месяцам календарного года, по периодам первого года жизни, по причинам.
Показатель младенческой смертности = (Число детей, умерших до 1 года / Число живорожденных) х 1000
Наиболее результативна и эффективна первичная профилактика.
Борьба за здоровье будущих поколений должна начинаться сейчас, при подготовке родителей к выступлению в брак, в процессе беременности и родов, выхаживания новорожденного, роста и развития ребенка и подростка, который превратится в родителя и, при полноценно проведенной поэтапной профилактической работе, – будет более здоровое потомство.
Младенческая смертность. Перинатальная смертность.
Специальные показатели младенческой смертности.
Методы расчета. Уровни и динамика
Показатель младенческой смертности рассматривается как оперативный критерий оценки санитарного благополучия населения, уровня и качества медико-социальной помощи, эффективности работы акушерской и педиатрической службы.
Регистрация умерших детей осуществляется на основании врачебного свидетельства о смерти и свидетельства о перинатальной смерти. Важное условие сопоставимости показателей детской смертности — унификация понятий «живорожденный», «мертворожденный», «плод» (поздний аборт).
В России за критерий жизнеспособности плода (новорожденного) принимается срок беременности 28 нед и более, длина тела плода при рождении 35 см и более, масса тела 1000 г и более (приказ Министерства здравоохранения СССР № 848 от 12.06.86 г.). Критерием живорождения является возникновение внутриутробного дыхания. Начиная с 1993 г. для отраслевой статистики используются новые критерии, рекомендованные Всемирной организацией здравоохранения. Критерии жизнеспособности плода: срок — 22 нед и более, масса тела — 500 г и более. Критерии живорождения: внутриутробное легочное дыхание, сердцебиение, пульсация крупных сосудов, сокращение отдельных групп мышц (приказ МЗ РФ № 318 от 04.12.92 г.
«О переходе на рекомендованные Всемирной организацией здравоохранения критерии живорождения и мертворождения»).
Кроме вычисления показателя младенческой смертности (отношение числа детей, умерших на 1-м году жизни в течение года, к числу родившихся живыми в данном году, умноженное на 1000), производятся более точные расчеты с учетом родившихся в предыдущем году (отношение числа детей, умерших в течение года на 1-м году жизни, к сумме 1/3 родившихся живыми в предыдущем году и 2/3 родившихся живыми в данном году, умноженное на 1000. Последний способ применяется при резких колебаниях коэффициентов рождаемости.
В настоящее время младенческая смертность в России и Санкт-Петербурге в 1,5-2 раза выше, чем в ряде экономически развитых стран, и составляет 15-17 на 1000 родившихся живыми.
Уровни смертности в разные периоды 1-го года жизни ребенка резко различаются. Так, смертность максимальна в 1-е сутки после рождения, в 1-ю неделю жизни, затем она постепенно снижается к первому месяцу, полугодию, году жизни. Для оценки уровня младенческой смертности в различные периоды жизни ребенка рассчитывают такие показатели, как:
— ранняя неонатальная смертность (отношение числа детей, умерших на 1-й неделе жизни в данном году, к числу родившихся живыми в данном году, умноженное на 1000) (в России — 6-9‰);
— поздняя неонатальная смертность (отношение числа детей, умерших на 2-4-й неделе жизни в данном году, к числу родившихся живыми в данном году, умноженное на 1000);
— неонатальная смертность (отношение числа детей, умерших в первые 28 дней жизни в данном году, к числу родившихся живыми в данном году, умноженное на 1000) (в России — 9-11‰);
— постнеонатальная смертность (отношение числа детей, умерших в возрасте от 29 дней до 1 года, к разнице между числом родившихся живыми и числом умерших в первые 28 дней жизни, умноженное на 1000) (в России — 7-8‰).
Перинатальным периодом считается промежуток времени, начиная с 28 нед беременности и кончая 7-м днем жизни новорожденного. В свою очередь он подразделяется на антенатальный (внутриутробный), интранатальный (период родов) и постнатальный (1-я неделя жизни). Показатель перинатальной смертности вычисляется как отношение суммы числа мертворожденных и числа детей, умерших в первые 168 ч жизни, к числу родившихся живыми и мертвыми, умноженное на 1000.
Часто причиной антенатальной смерти плода служат поздние токсикозы беременных, преждевременная отслойка плаценты, болезни матери (грипп, инфекционный гепатит, сердечно-сосудистые заболевания и др.), болезни плода (внутриутробная пневмония, врожденные пороки развития, гемолитическая болезнь и др.).
Причинами интранатальной гибели плода могут быть патология плаценты, пуповины, преждевременное отхождение околоплодных вод, слабость родовой деятельности, аномалии предлежания плода и др.
Причиной смерти в постнатальный период, наряду с перечисленными выше, могут являться экзогенные болезни (пневмония, сепсис, травмы и др.). Основными причинами младенческой смертности являются болезни органов дыхания, врожденные аномалии развития и другая патология периода внутриутробного развития. Высокий уровень младенческой смертности во многом обусловливается осложненными и преждевременными родами (до 10%).
Источник