Факторы риска для здоровья, связанные с курением
 |
Хотя многие люди и отдают себе отчет в том, что курение вредно, однако мало кто из них осознает в полной мере степень этой опасности.
система
 |
 |
Курение усиливает риск наступления внезапной смерти и развития атеросклеротического заболевания периферических сосудов, что, в свою очередь, повышает риск омертвления ткани и ампутации конечностей у таких пациентов. Hаряду с этим курение самым непосредственным образом взаимосвязано с гипертензией и повышением содержания холестерина в крови, что повышает риск развития коронарной болезни болезни.
Среди курильщиков чаше встречается язва желудка и двенадцатиперстной кишки; более того, в случае такой язвы опасность летального исхода у курящих выше, чем у некурящ
 |
их больных. Кроме того, пептические язвы у курильщиков плохо поддаются лечению.
Хочу сделать прививку как можно скорее
Хочу пройти вакцинацию позже
Нет. Опасаюсь негативных последствий
Нет. Я против любых прививок
Материалы, размещенные на сайте, являются проверенной информацией от специалистов в различных областях медицины и предназначены исключительно для образовательных и ознакомительных целей. Сайт не предоставляет медицинских консультаций и услуг по диагностике и лечению заболеваний. Рекомендации и мнения специалистов, опубликованные на страницах портала, не заменяют квалифицированную медицинскую помощь. Возможны противопоказания. ОБЯЗАТЕЛЬНО проконсультируйтесь с вашим лечащим врачом.
ЗАМЕТИЛИ ОШИБКУ в тексте? Выделите её мышкой и нажмите Ctrl + Enter! СПАСИБО!
Источник
Табакокурение как фактор риска
Табакокурение как фактор риска
Согласно исследованиям ВОЗ, представленным в «Глобальном опросе взрослого населения о потреблении табака» (2009), в России постоянно курят 39,1% взрослого населения (43,9 млн), в том числе мужчины – 60,2% (30,6 млн), женщины – 21,7% (13,3 млн). Доля курящих мужчин в России одна из самых высоких в мире и в 2 раза больше, чем в США и странах ЕС.
Сорок лет эпидемиологических исследований в нескольких странах обнаружили, что курение убивает примерно половину курильщиков, которые пристрастились к этой привычке в подростковом возрасте, причем половину из них – до достижения ими возраста 70 лет.
Реальные масштабы табачной «эпидемии» таковы, что количество смертей, вызванных болезнями, связанными с курением, превышает количество людей, погибающих от заболеваний туберкулезом, ВИЧ/СПИДом и малярией, вместе взятых. В России от заболеваний, связанных с курением, ежегодно умирает 400 000 человек, 63% из них – от болезней системы кровообращения. В возрасте 30-59 лет с курением связано у мужчин 40 % смертей, у женщин – 20 %.
Согласно результатам диспансеризации 2014 года в Российской Федерации у граждан, принявших участие в диспансеризации, выявлены факторы риска развития неинфекционных заболеваний, одним из которых является курение – 17,3 %.
По данным информационно-статистического сборника 2015 года «Здравоохранения Калининградской области в цифрах в 2013-2014 гг.» среди взрослого населения Калининградской области отмечается распространенность курения, как одного из факторов риска развития хронических неинфекционных заболеваний. Распространенность данного фактора наиболее чаще наблюдается среди трудоспособного населения Калининградской области.
Курящий человек вдыхает 32% дыма, если нет фильтра, и 23% дыма, если фильтр есть. Табачный дым представляет собой смесь газов, жидких и твердых частиц, которая содержит в 10 000 раз больше твердых частиц, чем в самом загрязненном воздухе на промышленных предприятиях. В его составе более 4 тысяч различных химических соединений, в том числе более 40 канцерогенных веществ и, по меньшей мере, 12 веществ, способствующих развитию рака (коканцерогенов).
В табачном дыме обнаружены окись и двуокись углерода, цианистый водород, аммоний, изопрен, ацетальдегид, свинец, кадмий, никель, мышьяк, акролеин, нитробензол, ацетон, сероводород, синильная кислота; радиоактивные вещества: стронций, полоний, цезий и др.
Из твердых веществ основные: никотин и смола. В состав смолы входят ароматические углеводороды, в том числе нитрозамины и бенз(а)перен.
Среди всех веществ, входящих в табачный дым, главное воздействие на организм оказывает никотин. Никотин вызывает синдром болезненной зависимости, который протекает в виде психологической, затем физической зависимости с абстинентным синдромом при отказе.
В настоящее время имеются достаточные данные, свидетельствующие о генетической природе никотинизма.
Статистика последствий действия курения на здоровье удручает.
В ХХ веке погибло около 100 миллионов человек от болезней, ассоциированных с курением.
В процессе курения нарушается барьерная функция бронхов. С курением ассоциированы болезни органов дыхания, такие как хронический бронхит, эмфизема легких, бронхиальная астма. Курение способствует развитию туберкулёза легких.
С курением связывают развитие рака лёгкого, полости рта, гортани, пищевода, печени, поджелудочной железы, почек, мочевого пузыря, молочной железы. Связь эта выше, если курение начинается с раннего возраста. Каждый 10-й курильщик заболевает раком лёгких.
Ассоциированы с курением сердечно-сосудистые болезни и их исходы.40% смертности мужчин от болезней системы кровообращения связано с курением. Риск умереть от сердечно-сосудистых заболеваний у курящих людей многократно возрастает. Из умерших от инфаркта миокарда 75% курили.
Ассоциированы с курением также болезни органов пищеварения – хронический гастрит, язвенная болезнь желудка и др. У курящих людей снижается эффективность лечения язвенной болезни желудка и двенадцатиперстной кишки, возрастает риск умереть от язвенной болезни желудка.
Курение оказывает негативное влияние на углеводный и жировой обмен, на функции половых желез у мужчин.
Курение может быть причиной ослабления слуха, усиления слезотечения, заболевания глаз, нарушений зубной эмали, снижения иммунитета.
Курение беременных способствует увеличению риска спонтанных абортов, преждевременных родов, внезапной смерти новорожденных, росту частоты недоношенности, рождения маловесных детей, нарушению лактации у женщин. Увеличивается риск рождения детей с пороками развития, с пороком сердца, паховой грыжей, косоглазием, волчьей пастью, заячьей губой, болезнью Дауна.
Курение отца увеличивает риск рождения ребенка с пороками развития в 2 раза в связи с генетическими изменениями.
Осознавая значимость курения как фактора риска для здоровья населения всех стран, ВОЗ еще в 1988 г. приняла Атитабачную хартию, защищающую права людей, которые хотят сохранить свое здоровье:
- Право дышать чистым воздухом, не загрязненным табачным дымом, является неотъемлемым правом каждого человека на жизнь в чистой окружающей среде.
- Каждый ребенок и подросток имеет право на защиту от всех форм рекламы табака, а также на всевозможные виды поддержки, включая просветительные и иные, которые позволяют ему устоять перед искушением пристраститься к употреблению табака в любой форме.
- Каждый гражданин имеет право дышать чистым воздухом, не загрязненным табачным дымом, в общественных местах и в общественном транспорте.
- Каждый работник имеет право дышать чистым воздухом, не загрязненным табачным дымом, на рабочем месте.
- Каждый гражданин имеет право на полную информацию о высоком риске курения для здоровья.
Кроме того, хартия декларирует:
- Врач – не должен курить!
- Территория больницы и зона 100 м от нее должны быть свободными от курения.
- Каждый курильщик имеет право на поддержку и помощь при отвыкании от этой вредной привычки.
В настоящее время во всем мире ведется борьба с рекламой табака. В нашей стране, в рамках реализации Рамочной конвенции ВОЗ по борьбе против табака (май 2003 г.), принят Федеральный закон №15-ФЗ от 23.02.2013 г. «Об охране здоровья граждан от воздействия окружающего табачного дыма и последствий потребления табака». Подобные законы приняты и реализуются в настоящее время более чем в 100 странах мира.
Закон содержит перечень мероприятий, которые положительно зарекомендовали себя во многих странах:
- предупреждения об опасностях, связанных с табакокурением и использованием табачных смесей на упаковках и при маркировке;
- мониторинг употребления населением табака;
- запрет на рекламу, стимулирование продажи и спонсорство табака;
- запрет на курение в медицинских и образовательных учреждениях, на рабочих местах, на средствах транспорта, в общественных местах, где могут быть дети и скопление народа, в помещениях общественного питания (ресторанах, кафе, барах и т.д.)
- повышение акцизов, налогов и цен на табачные изделия.
В 2014 году Олимпийские игры в г. Сочи были проведены на территории, полностью свободной от табака.
Меры, принимаемые на государственном уровне, уже дают определенные результаты. Уровень потребления табака в России снизился впервые за 25 лет. Об этом на встрече (2015 год) министров здравоохранения стран БРИКС сообщила глава Минздрава РФ Вероника Скворцова.
Подготовлено с использованием материалов кафедры гигиенического воспитания, обучения и организации медицинской профилактики ГБОУ ВПО СЗМУ им. И.И. Мечникова,данных из Государственного доклада «О санитарно-эпидемиологической обстановке в Калининградской области в 2015 году», данных Калининградского областного комитета государственной статистики и Центра медицинской профилактики и реабилитации Калининградской области.
Источник
Фактор риска: Курение
Всероссийское научное общество кардиологов. Москва 2011
5. Курение
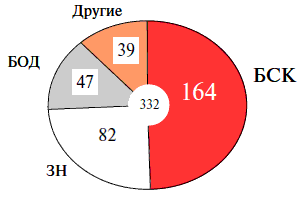
Ежегодно курение убивает около 500 000 жителей России [34], из которых около 80 % умирает в трудоспособном возрасте (рисунок 3). Из всех смертей, обусловленных курением, 50 % приходится на ССЗ, 25 % – на злокачественные новообразования ЗН и 25 % – на другие причины смерти [35, 36]. В рамках исследований российских липидных клиник, проведенных в середине 90-х годов прошлого столетия, установлено, что у мужчин 40–59 лет 35 % всех смертей от ССЗ обусловлено курением [37]. Вклад курения в смертность от ИБС и МИ в той же возрастной группе составляет у мужчин 41 % и 21 %, у женщин 21 % и 10 %, соответственно [38]. Вклад курения в общую смертность и смертность от ССЗ среди мужчин в России намного выше, чем в остальных странах Европейского региона [34]. Преждевременные смерти, обусловленные курением, приводят к снижению продолжительности жизни мужчин и женщин. Курящие мужчины возрастной группы 35–74 лет живут меньше в среднем на 17,7 лет [39]. У лиц, отказавшихся от курения, средняя продолжительность жизни приближается к таковой у никогда не куривших [40]. Если бы российские мужчины не умирали преждевременно от заболеваний и состояний, обусловленных курением табака, то количество смертей среди мужчин уменьшилось бы почти на 30 %, а их средняя ожидаемая продолжительность жизни при рождении увеличилась бы на 3,9 лет [35, 39].
Рис. 3. Структура смертности, обусловленная курением: болезни системы кровообращения (БСК), злокачественные новообразования (ЗН), болезни органов дыхания (БОД), другие причины (www.deathsfromsmoking.net).
Последние эпидемиологические исследования, проведенные в России, показывают относительно стабильную распространенность курения среди взрослых мужчин – на уровне 60 % и рост распространенности курения среди женщин до 15,5 % [38]. При повозрастном сравнении последних данных по распространенности курения в России, с таковыми середины 90-х годов отмечается незначительное увеличение количества курящих молодых мужчин и увеличение почти в 3,5 раза количества курящих молодых женщин (возрастная группа 18–29 лет). Необходимо отметить высокую распространенность курения среди врачей: в возрастной группе 25–64 лет курит 51,3 % врачей-мужчин и 27,3 % врачей-женщин [41].
Курение широко распространено в группе лиц с высоким суммарным риском ССЗ (54,5 % мужчин и 8,8 % женщин) и среди больных ССЗ: по данным многочисленных исследований курит 15–25 % больных АГ и ИБС, в том числе перенесших осложнения и вмешательства по реваскуляризации миокарда. [20, 42–45].
Риск смерти от ССЗ зависит от длительности курения и количества выкуриваемых сигарет. Показано, что риск выше у тех, кто курит в настоящее время, по сравнению теми, кто никогда не курил или курил в прошлом, и этот риск тем больше, чем больше количество выкуриваемых сигарет [46]. Пассивное курение также повышает риск развития ССЗ [47].
По прогнозам ученых, если не будут предприняты адекватные, ограничивающие потребление табака меры, то к 2020 году курение станет основной (лидирующей) причиной болезней [48], а одна из восьми смертей в мире будет связана с курением [49].
Мероприятия по профилактике и снижению курения включают законодательные и административно-правовые акты, просвещение населения и оказание помощи тем, кто курит [50]. Особая роль в профилактике и снижении распространенности курения принадлежит медицинским работникам, которые должны участвовать в оказании помощи курящим, просвещении и агитации в пользу отказа от курения, в том числе и личным примером.
Просвещение и оказание помощи желающим бросить курить в первичном звене здравоохранения
Рекомендации по отказу от курения, основанные на доказательствах, были сформированы группой Европейских экспертов [16, 17, 50]. Основные положения этих рекомендаций представляют пошаговые меры, которые врачи практического здравоохранения должны предпринимать в своей ежедневной деятельности для снижения курения среди пациентов. При каждом визите пациента в поликлинику, поступлении или при выписке из стационара, врач обязан (рисунок 4):
Рис. 4. Алгоритм контроля курения среди пациентов первичного звена здравоохранения [16].
| 1. Спрашивать о курении каждого пациента Если: | |
| курит, ↓ | не курит → поощрять оставаться в таком статусе |
| 2. Оценить особенности курения (степень/тяжесть курения) и готовность бросить курить | |
| 3. Рекомендовать бросить курить (факты о вреде курения) | |
4. Определить стратегию по прекращению курения
| |
| 5. Регистрировать и обновлять данные пациента по курению в медицинской карте при каждом его визите |
- опрашивать каждого пациента в отношении курения (Курит ли пациент?) и, если пациент «не курит», то поощрять его поведение, а если – «курит» то, оценивать особенности курения (степень/тяжесть курения) и готовность бросить курить;
- рекомендовать бросить курить (аргументируя необходимость отказа от курения научно-обоснованными фактами о вреде курения с учетом истории болезни и настоящего состояния пациента). Твердый и аргументированный совет врача – важный фактор в деле прекращения курения пациентом;
- определять стратегию по прекращению курения: совет/беседа по изменению поведения, психотерапия, никотинзаместительная или другая лекарственная терапия, особенно для тех, кто выкуривает 10 и более сигарет в день;
- регистрировать и обновлять данные пациента по курению в медицинской карте при каждом визите пациента.
Известно, что трудности отказа от курения обусловлены биологической зависимостью к никотину, и в этом случае применяется лекарственная терапия, которая помогает отказаться от курения или снизить интенсивность курения. Курящие пациенты, имеющие зависимость к никотину, относятся к разряду больных, а зависимость от табака классифицируется в Международной классификации болезней (ICD-10, F17.2), как отдельное расстройство [51]. Для оценки степени/тяжести курения и никотиновой зависимости можно использовать тест Фагерстрома (Приложение 3) [52]. Тест может заполнять как сам пациент, так и медицинская сестра. В зависимости от количества набранных баллов определяется степень никотиновой зависимости и тактика ее лечения. Для фармакотерапии никотиновой зависимости используется несколько групп препаратов [53]:
- никотинзаместительные или никотинсодержащие (никотин) препараты в виде жевательной резинки, ингалятора, назального спрея, пластыря и таблеток (сублингвальных);
- антиникотиновые препараты: частичный агонист (активатор) и антагонист (блокатор) никотиновых холинергических рецепторов варениклин в виде таблеток;
- антидепрессанты (бупропиона гидрохлорид) в виде таблеток.
Разрешенными для применения в России являются никотинзаместительные препараты и варениклин. Эффективность препаратов для лечения никотиновой зависимости представлена в таблице 3. Как видно, варениклин наиболее эффективен для лечения никотиновой зависимости: вероятность бросить курить при его приеме в 2 раза выше, чем при приеме никотинсодержащей жевательной резинки.
Таблица 3. Эффективность отдельных препаратов для лечения никотиновой зависимости: отношение шансов (ОШ) доверительный интервал (ДИ) [54]
| ОШ (95 % ДИ) | |
| ■ Никотинсодержащая жевательная резинка: | 1,65 (1,37–2,01) |
| ■ Никотиновый ингалятор: | 2,18 (1,38–3,45) |
| ■ Никотиновый назальный спрей: | 2,37 (1,57–3,60) |
| ■ Никотиновый пластырь: | 1,88 (1,60–2,22) |
| ■ Никотиновые таблетки: | 2,06 (1,47–2,87) |
| ■ Варениклин: | 2,55 (1,99–3,24) |
| ■ Бупропиона гидрохлорид: | 2,12 (1,76–2,56) |
Примечание: ОШ – отношение шансов того, что событие произойдет, к шансам того, что событие не произойдет. ОШ более 1 – указывает на увеличение шансов.
При отсутствии или легкой степени никотиновой зависимости (0 или 4 баллов по тесту Фагерстрома), кроме беседы (краткой, продолжительной) назначают никотинзаместительную и/или антиникотиновую терапию. Ориентировочные месячные курсовые дозы препаратов представлены в таблице 4.
Таблица 4. Рекомендуемые дневные и курсовые (месячные) дозы препаратов для лечения никотиновой зависимости
| АТХ группа | Международное непатентованное наименование | Частота назначения | ОДД | ЭКД |
| Никотин заместительная терапия | никоретте (никотин) пластырь (5 м г, 10 мг, 15 мг в саше), | 1–2 раза в сутки | 20–30 мг | 600–900 мг |
| жевательная резинка (2 мг, 4 мг в подушечке), | 5–10 раз в сутки | 20–30 мг | 600–900 мг | |
| ингалятор (10 мг в картридже) | 2–5 раз в день | 20–30 мг | 600–900 мг | |
| Антиникотиновый препарат | варениклин таблетки (0,5 мг и 1,0 мг) | 1–2 раза в день (по схеме) | 1–2 мг | 80–120 мг |
Если у пациента имеется выраженная степень никотиновой зависимости, то назначение комбинированной терапии (никотинзаместительная+антиник отиновая) может повысить эффективность лечения и снизить вероятность побочных эффектов каждого, используемого в комбинации, препарата. При лечении никотиновой зависимости у лиц с бронхолегочными заболеваниями показано назначение симптоматической терапии, в частности, муколитиков и седативных препаратов, витаминов и растительных адаптогенов. Показано, что одним из эффективных методов, обеспечивающих отказ от курения, является психотерапия [55]. Психотерапия лишена побочных эффектов, в то же время ее широкое применение ограничено, ввиду недостаточной доступности (не во всех учреждениях первичного звена есть врачи-психотерапевты).
Учитывая, что отказ от курения у части пациентов сопряжен с увеличением массы тела, следует акцентировать внимание на данной проблеме и дать пациентам, желающим отказаться от курения, адекватные диетические рекомендации и рекомендации по увеличению ФА. Большое значение, при отказе от курения, имеет поддержка семьи. В этой связи желательно активно привлекать родственников пациента и рекомендовать им тоже отказаться от курения.
Для оказания помощи курящим, как здоровым, так и имеющим заболевания, представляется целесообразным [50]:
- ввести в перечень оказания медицинских услуг такую услугу, как «лечение табачной зависимости» и разработать соответствующий стандарт медицинской помощи;
- обучать специалистов, работающих в кабинетах медицинской профилактики, отделениях медицинской профилактики поликлиник и в центрах здоровья оказанию медицинской помощи по лечению табачной зависимости;
- создавать структуры (кабинеты) по лечению табачной зависимости в учреждениях первичного здравоохранения и специализированной медицинской помощи (поликлиники, стационары), женских консультациях, диспансерах, санаторно-курортных учреждениях, центрах здоровья и медицинской профилактики;
- обеспечить медицинские учреждения:
- информационными материалами о вреде курения и методах отказа от него;
- специальным оборудованием, объективизирующим курение и проблемы с ним связанные (смокелайзеры, спирометры). Смокелайзер позволяет измерить монооксид углерода в выдыхаемом воздухе и фиксирует факт как активного, так и пассивного курения. Спирометр позволяет оценить все основные параметры дыхания.
Доказано, что отказ от курения может значительно снижать риск развития и смертность от заболеваний и состояний, обусловленных курением, в том числе от ССЗ [56–60]. При этом, чем раньше человек бросает курить, тем благоприятнее прогноз. Среди тех, кто бросает курить и не курит 3 года, риск развития ИБС не отличается от такого у некурящих [61].
Источник