- Эффективные препараты от повышенного давления
- Почему необходимо снижать давление
- Как применять лекарства от высокого давления
- Антагонисты кальция
- Ингибиторы АПФ (ангиотензино-превращающего фермента)
- Бета-блокаторы
- Мочегонные (диуретики)
- Антагонисты ангиотензина (сартаны)
- Препараты от давления: 7 лучших
- Самые популярные препараты при повышенном давлении
- Каптоприл
- Амлодипин
- Какие препараты понижают давление
- Нормальные показания давления
- Категории медикаментов для нормализации давления
- Лизиноприл – безопасный препарат
- Физиотенз – лекарство с минимумом побочных эффектов
- Лозартан: можно ли принимать от давления
- Каптоприл при высоком давлении
- Особые указания гипертоникам
- Препараты, применяемые для лечения гипертонической болезни
- Основные принципы антигипертензивной терапии
- Классификация
- Агонисты имидазолиновых I1–рецепторов
- a1–адреноблокаторы
- b–адреноблокаторы (ББ)
- Антагонисты кальция (блокаторы медленных кальциевых каналов)
- Диуретики
- Лекарственные средства, влияющие на ренин–ангиотензиновую систему
- Ингибиторы ангиотензинпревращающего фермента
- Блокаторы рецепторов ангиотензина II (БРА)
- Ингибиторы вазопептидазы
Эффективные препараты от повышенного давления
Артериальной гипертензией страдают более 50% населения планеты. Риск изменения работы сосудов и сердца возрастает с годами. Если у детей и молодежи показатели практически постоянно соответствуют норме или несколько ниже средних, то у мужчин и женщин после 50 лет редко встречаются люди со стабильными 120/80. В большинстве случаев уровень АД стремится вверх. Этому способствует снижение эластичности сосудистых стенок, накопленные хронические нарушения, изменение гормонального статуса и другие факторы.
Почему необходимо снижать давление
Снижение артериального давления — необходимая часть лечения гипертонии, имеющей различное происхождение. Делать это необходимо не только для улучшения самочувствия, но и для устранения опасных состояний:
нарушений кровоснабжения тканей внутренних органов и мозга.
Если игнорировать высокие цифры тонометра, увеличивается риск инсультов, сердечных приступов, прогрессирования стенокардии и инфарктов. Прибегать к препаратам, нормализующим давление, приходится всем, чьи показатели выходят за рамки нормы:
120–140 мм/ртутного столба: систолическое (верхнее);
80–89 мм: диастолическое (нижнее).
Идеальным считается АД, близкое к нижним границам. Склонность к периодическому повышению значений может быть первым признаком патологии. Факторы, провоцирующие развитие болезни:
хронические системные заболевания;
врожденные пороки сердца и сосудов;
нарушения в работе почек;
нарушение углеводного или липидного обмена.
Людям с начинающейся или развившейся гипертонией часто кажется, что проблем со здоровьем у них нет. Высокое давление на первых порах может ничем себя не проявлять. По мере прогрессирования патология вызывает резкие пульсирующие головные боли. Во время роста давления возможно нарушение зрение, шум в ушах, тошнота, общая слабость. Без медикаментозной коррекции недалеко до серьезного приступа и необратимых последствий.
Как применять лекарства от высокого давления
Страдающим гипертонией нельзя покупать средства, нормализующие давление, по советам знакомых, провизоров или по собственному выбору. Медикаменты этой категории подбирают строго индивидуально. Делает это лечащий врач по результатам проведенного обследования. Вид таблеток, их дозировка, кратность приема, продолжительность курса также определяются отдельно каждому пациенту. Учитывается возраст, стадия гипертонии, причины, ее вызвавшие, сопутствующие заболевания.
В большинстве случаев лекарственная коррекция требуется больным постоянно. Врач может назначить один или несколько препаратов разных принципов действия. Со временем может требоваться увеличение дозировки таблеток. А при улучшении физического состояния количество лекарств уменьшают.
Существует 6 групп медикаментов для нормализации повышенного давления. Все они имеют разные механизмы действия и отпускаются по рецептам.
Антагонисты кальция
Блокируя проникновение ионов кальция в клетки, эти препараты вызывают рефлекторное расслабление мышечных стенок сосудов, снижают их тонус. В результате расширения просвета артерий ток давление крови уменьшается. Среди побочных эффектов таких средств: тахикардия, нарушения сердечного ритма, головокружение. Популярные таблетки этой группы:
Препараты эффективно снижают давление при различных формах гипертонии, но плохо сочетаются с гипотензивными средствами других групп, имеют много противопоказаний.
Ингибиторы АПФ (ангиотензино-превращающего фермента)
Средства, уменьшающие выработку фермента, производящего ангиотензин, — гормон, провоцирующий сосудистые спазмы и последующее повышение АД. Действуют достаточно мягко, улучшают отток лишней жидкости из организма, устраняя отеки. Но часто провоцируют приступы кашля — это их характерный побочный эффект. Распространенные препараты:
Все средства выпускаются в форме таблеток различной дозировки.
Бета-блокаторы
Уменьшают нагрузку на миокард, снижая частоту его сокращений. Благодаря этому снижается артериальное давление. Могут провоцировать слабость, одышку и головокружение. Меньшими побочными эффектами обладают избирательные (селективные) адреноблокаторы. Наиболее популярные таблетки:
Мочегонные (диуретики)
Препараты диуретического действия эффективны при почечной гипертонии, избыточном содержании солей натрия. Популярные таблетки:
У большинства диуретиков есть важный побочный эффект — выведение ценных ионов калия. Избежать калиемии помогают щадящие диуретики: Верошпирон, Триапмур.
Антагонисты ангиотензина (сартаны)
Средства схожего действия, но воздействующие непосредственно на гормон-провокатор спазмов сосудов. Препараты нового поколения. Помогают при гипертонии, вызванной нарушением функции надпочечников, сахарным диабетом. Популярные таблетки, снижающие давление:
Таблетки из группы сартанов сохраняют свой эффект до 2 суток после приема. Надолго снимая спазмы, они почти не оказывают побочных действий, за исключением случаев индивидуальной непереносимости. Кроме того, они удачно комбинируются с другими гипотензивными средства при необходимости.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Препараты от давления: 7 лучших
Самые популярные препараты при повышенном давлении
5 апреля, 2021 год
Содержание
Артериальное давление может многое рассказать о состоянии сердечно-сосудистой системы, работе эндокринных органов, о системе кроветворения и нервной системе. Универсального средства «от давления» просто не существует, ведь давление может быть высоким постоянно, может – повышаться эпизодически. Повышенное давление может быть самостоятельной патологией, а может быть одним из симптомов среди целого списка проблем.
Поэтому нельзя просто прийти в аптеку и попросить «что-нибудь от давления» — такие препараты назначает исключительно врач, зная полную картину заболевания.
Гипертония, как уже было сказано, бывает двух видов:
- Первичная. Это отдельная патология, при которой повышенное давление – главный симптом. Это состояние еще называют гипертонической болезнью или эссенциальной артериальной гипертензией. Бывает легкой, средней и тяжелой (когда есть угроза жизни пациента).
- Вторичная. При такой гипертонии повышение давления – один из множества симптомов. Это состояние бывает при болезнях почек, надпочечников, щитовидной железы или нервной системы.
Самые популярные лекарства от давления
Каптоприл
Это один из лучших препаратов, когда нужно быстро снизить давление. «Каптоприл» не назначают для приема на постоянной основе или курсом. Этот препарат часто прописывают, если у человека есть проблемы с сердцем. У «Каптоприла» разная дозировка, но самая популярная – 25 мг. Для оптимального результата одну таблетку нужно выпить, а вторую – положить под язык.
Каптоприл
ОЗОН, Россия
Артериальная гипертензия (в т.ч. реноваскулярная), хроническая сердечная недостаточность (в составе комбинированной терапии), нарушения функции левого желудочка после перенесенного инфаркта миокарда у пациентов, находящихся в клинически стабильном состоянии. Диабетическая нефропатия при сахарном диабете 1 типа (при альбуминурии более 30 мг/сут).
Амлодипин
Этот препарат от давления с пролонгированным действием продается по рецепту и является очень популярным. «Амлодипин» помогает клеткам насыщаться кислородом, следовательно – предупреждает инфаркты. Также лекарство назначают при стенокардии.
Амлодипин
ОЗОН, Россия
Артериальная гипертензия (монотерапия или в комбинации с другими антигипертензивными средствами). Стенокардия напряжения, вазоспастическая стенокардия (стенокардия Принцметала)
Источник
Какие препараты понижают давление
За высоким давлением нужно ежедневно следить. Высокие показатели тонометра – первый признак риска развития тромбов и, как следствие, инсульта. Фармакологические компании предлагают широкий выбор средств для нормализации давления. Чтобы не навредить собственному здоровью, важно принимать такие медикаменты строго по назначению лечащего врача.
Нормальные показания давления
Каждый должен знать состояние своего артериального давления. Высокие показания – повод пройти детальное обследование, чтобы выяснить причины повышения показателей. Верхнее значение говорит о том, с какой силой сердце толкает кровь по кровеносной системе для осуществления циркуляции. А нижнее показание – сила, с которой кровь давит на стенки сосудов, возвращаясь по артериям.
В норме значения артериального давления должны быть близки к идеальным – 120/80 мм рт.ст. При пониженном давлении эти показатели опускаются до 100/0 мм рт.ст. Небольшое повышение до значений 130/90 мм рт.ст. может говорить о волнении или временном перевозбуждении. Но если тонометр никогда не показывает числа меньше 130/90 – нужно обращаться к врачу.
Возраст оказывает свое влияние на показатели артериального давления. Например, чем человек младше, тем ниже его норма. Для возрастных пациентов допустимы небольшие повышения показателей. Высокое давление называют гипертонией.
Категории медикаментов для нормализации давления
Все медикаменты, способные нормализовать состояние давления и избавить от приступов гипертонии, можно разделить на несколько категорий:
Бета-блокаторы. Такие медикаменты влияют на сердечный ритм, снижая его частоту. Не каждый гипертоник может пользоваться такими препаратами. Особенно это касается тех, у кого свой нормальный ритм не превышает 60 ударов в минуту.
Ингибиторы АПФ. Такие лекарственные средства показаны тем, у кого повышается давление из-за избыточной выработки гормонов, влияющих на сужение сосудов. Препараты способы снижать продукцию гормонов, действие которых уменьшает просвет кровеносной системы.
Диуретики. Эти лекарства влияют прямым образом на работу почек. В народе их называют мочегонными средствами. Некоторые пациенты отмечают внезапную слабость и головокружение после приема одной таблетки. Длительными курсами такие препараты не пьются. Их используют для снятия отечности. Частое использование диуретиков может стать причиной возникновения судорог.
Антогонисты кальция. Такие средства оказывают релаксирующее воздействие на стенки сосудов, благодаря чему они расширяются, и давление снижается. Лечение антогонистами кальция может стать причиной возникновения головокружения.
Только полная диагностика может дать точный ответ, каким именно препаратом нужно снижать давление в каждом конкретном случае. Самостоятельный прием медикаментов, оказывающих влияние на давление, недопустим.
Лизиноприл – безопасный препарат
Лизиноприл относится к категории ингибиторов АПФ. Однако в его составе есть и вещество, относящееся к группе диуретиков. Этот препарат нередко назначается пожилым пациентам, которые страдают от гипертонии. Он разрешен к применению у диабетиков, поскольку состав лекарственного средства никак не влияет на уровень глюкозы в крови.
Эффект от разового приема таблетки отмечается пациентом уже спустя час, а ее действие сохраняется на протяжении суток. К основным функциям Лизиноприла относят:
повышение способностей сердца выдерживать нагрузки в условиях приобретенной недостаточности;
уменьшение рисков развития патологий сердечной мышцы;
удержание давления в пределах нормы;
помощь в стабилизации состояния пациентов с сахарным диабетом.
Основными побочными явлениями называют неопасные состояния:
ощущение сухости во рту;
Если головокружение или кашель мешают нормальной жизнедеятельности, об этом необходимо сообщить врачу для смены препарата.
Физиотенз – лекарство с минимумом побочных эффектов
Физиотенз имеет минимум побочных эффектов. Самыми неприятными отмечают сухость во рту и возможную сонливость. Но чаще всего держать давление в норме удается без проявления побочных эффектов, либо они слабо выражены, о чем гипертоник может даже не подозревать.
Еще одна особенность Физиотенза – разрешение к применению у больных с бронхиальной астмой. Кроме того, входящие в состав компоненты повышают восприимчивость к гормону инсулину. Это означает, что препарат может быть назначен больным сахарным диабетом.
В качестве основного действующего вещества здесь выступает моксодинин.
Лозартан: можно ли принимать от давления
Лозартан относится к категории сартанов. Препарат блокирует ферменты, способные провоцировать сужение сосудов. Разовый прием становится заметным уже через 40 минут, а положительный эффект сохраняется в течение суток.
Нет противопоказаний для использования больными сахарным диабетом. В качестве основных компонентов выступают лозартан калия и гидрохлоротиазид. Вещества дополняют друг друга, усиливая терапевтический эффект. Годрохлоротиазид является диуретиком, что ускоряет избавление от приступа гипертонии.
Каптоприл при высоком давлении
Каптоприл относится к группе ингибиторов АПФ и позволяет в короткий срок снизить показатели высокого давления до нормальных значений. Минимум побочных эффектов делает прием препарата безопасным и доступным большинству гипертоников.
Одной особенностью лекарственного средства является активность состава. Из-за чего Каптоприл не используют длительно. Если врач назначит препарат длительным курсом, пациент вскоре станет отмечать снижение давления ниже нормальных показателей.
Особые указания гипертоникам
Высокое давление – повод контролировать свое состояние регулярно. Если давление постоянно поднимается до высоких отметок, его нужно держать в норме непрерывным приемом прописанных препаратов. Для многих гипертоников курс приема средства, снижающего давления, может стать пожизненным. Это позволит исключить риск повышения показателей и сохранить давление в норме.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Препараты, применяемые для лечения гипертонической болезни
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
Артериальная гипертензия (АГ) остается наиболее распространенным сердечно–сосудистым заболеванием. Артериальную гипертензию рассматривают, как один из основных факторов риска развития цереброваскулярной патологии, ишемической болезни сердца (ИБС) и хронической сердечной недостаточности (ХСН). Риск осложнений увеличивается при гипертрофии левого желудочка, поражении почек и других органов–мишеней, курении, злоупотреблении алкоголем, абдоминальном ожирении, сопутствующих заболеваниях (гиперлипидемия, сахарный диабет, высокое содержание С–реактивного белка в крови).
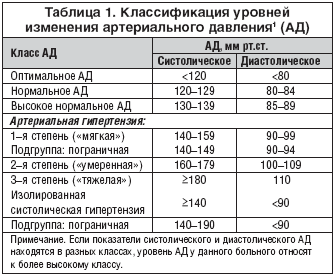
Системное артериальное давление (АД) зависит от сердечного выброса и периферического сосудистого сопротивления. На величину систолического АД преимущественное влияние оказывают ударный объем левого желудочка, максимальная скорость изгнания крови из него и эластичность аорты. Диастолическое АД обусловлено общим периферическим сосудистым сопротивлением и частотой сердечных сокращений. Пульсовое давление, рассчитанное как разница между систолическим и диастолическим АД, отражает эластичность магистральных артерий. Оно повышается при атеросклеротическом поражении артерий. Классификация уровней АД представлена в таблице 1.
В группе больных АГ с низким и средним риском сердечно–сосудистых заболеваний лечение начинают с изменения образа жизни:
– отказ от курения;
– отказ от злоупотребления алкоголем;
– низкосолевая диета;
– регулярные физические упражнения на свежем воздухе;
– при ожирении – снижение массы тела не менее чем на 5 кг.
Сроки наблюдения при низком риске составляют 1–6 мес., при среднем риске – 3–6 мес. В группе пациентов с высоким и очень высоким риском медикаментозное лечение начинают немедленно.
У молодых людей АД необходимо снижать до 130/85 мм рт.ст., у пожилых – до 140/90 мм рт.ст. Некоторым категориям пациентов требуется еще более выраженное уменьшение АД. Например, при сахарном диабете его следует снижать до 130/80 мм рт.ст., при заболеваниях почек с протеинурией – до 125/75 мм рт.ст.
Лекарственная терапия считается оптимальной, если гипотензивное действие продолжается в течение суток и сохраняется физиологический циркадный ритм АД. Важным критерием эффективности считают нормализацию утреннего АД, так как в утренние часы чаще возникают инсульт и инфаркт миокарда. В 8 ч утра гипотензивное действие препарата, принятого вечером, должно составлять не менее 50% от максимального эффекта. Еще более информативным показателем риска сердечно–сосудистых осложнений является увеличенное пульсовое давление.
Необходимо снижать как диастолическое, так и систолическое АД. Повышенное систолическое АД в 2–4 раза больше, чем диастолическое, повышает риск развития мозгового инсульта, ишемической болезни сердца и сердечной недостаточности.
В настоящее время для лечения АГ препаратами выбора являются диуретики, b–адреноблокаторы, ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина II (БРА), антагонисты кальция, a1–адреноблокаторы, агонисты имидазолиновых рецепторов.
Основные принципы антигипертензивной терапии
Антигипертензивные средства назначают в малых дозах, затем на протяжении недель дозу титруют до эффективной. Подобная тактика обеспечивает возможность подойти к терапии АГ индивидуально в каждом конкретном случае, с учетом особенностей патогенеза и сопутствующей патологии.
– При недостаточной эффективности монотерапии целесообразно использование оптимальных комбинаций препаратов, обладающих разным механизмом действия.
– После нормализации АД антигипертензивные средства принимают в поддерживающих дозах.
Классификация
Средства, уменьшающие стимулирующее влияние адренергической иннервации на сердечно–сосудистую систему:
1. Агонисты имидазолиновых I1–рецепторов
2. Центральные a2–адреномиметики
3. Блокаторы рецепторов:
• a–адреноблокаторы;
• b–адреноблокаторы;
• a,b–адреноблокаторы.
Вазодилататоры:
1. Блокаторы кальциевых каналов
2. Активаторы калиевых каналов
3. Артериолярные вазодилататоры
4. Артериолярные и венозные вазодилататоры.
Диуретики (мочегонные средства).
Средства, влияющие на функции ангиотензина II:
1. Ингибиторы ангиотензинпревращающего фермента (иАПФ)
2. Блокаторы АТ1–рецепторов ангиотензина II
3. Ингибиторы вазопептидазы.
Сосудодвигательный центр продолговатого мозга регулирует АД при участии пресинаптических рецепторов – имидазолиновых I1–рецепторов и a2–адренорецепторов. Эти рецепторы, стабилизируя пресинаптическую мембрану, препятствуют выделению норадреналина к прессорным нейронам, что сопровождается снижением центрального симпатического тонуса и ростом тонуса блуждающего нерва. Основное значение в поддержании нормального АД имеют I1–рецепторы, локализованные в вентролатеральном ядрах продолговатого мозга; меньшую роль играют a2–рецепторы ядра солитарного тракта. Вероятный эндогенный лиганд имидазолиновых рецепторов – декарбоксилированный метаболит аргинина агмантин.
Агонисты имидазолиновых I1–рецепторов
Препараты, относящиеся к данной группе – моксонидин, рилменидин стимулируют имидазолиновые рецепторы, что приводит к торможению активности сосудодвигательного центра и симпато–адреналовой системы. Снижается периферическое сопротивление сосудов, сердечный выброс и как результат – АД.
Следует помнить, что агонисты имидазолиновых рецепторов могут усилить брадикардию и торможение атрио–вентрикулярной проводимости при их совместном использовании с b–адреноблокаторами.
Несмотря на то, что агонисты имидазолиновых рецепторов эффективно контролируют АД, терапевтические возможности этой группы препаратов (влияние на прогноз больных АГ, рациональное комбинирование с другими препаратами) требуют дальнейшего изучения.
a1–адреноблокаторы
Механизм антигипертензивного действия a1–адреноблокаторов (празозина, доксазозина) заключается в конкурентной блокаде a1–адренорецепторов гладкомышечных клеток сосудов, что препятствует избыточной стимуляции этих рецепторов катехоламинами. Происходит снижение периферического сопротивления сосудов и падение АД.
Важным свойством a1–адреноблокаторов является их благоприятное влияние на липидный профиль (повышение содержания антиатерогенных липопротеинов высокой плотности, снижение атерогенных липопротеинов низкой плотности и триглицеридов).
При применении a1–адреноблокаторов высок риск развития гипотонии первой дозы, компенсаторной тахикардии, учащения мочеиспускания (a1–адренорецепторы подтипа А располагаются в простатической части уретры).
b–адреноблокаторы (ББ)
ББ нивелируют влияние симпато–адреналовой системы на сердце, что ведет к снижению частоты сердечных сокращений и сократимости, причем параметры кардиальной деятельности сохраняются на уровне, достаточном для обеспечения полноценной гемодинамики (при условии правильного подбора дозы).
Помимо этого, ББ уменьшают активность РААС, блокируя гиперактивность юкстагломерулярного аппарата почек, снабженного b1–адренорецепторами. В результате снижается синтез ренина, являющегося инициальным звеном РААС. Таким образом, ББ вносят вклад в редукцию общего количества ангиотензина II – мощнейшего вазопрессора.
Резкая отмена ББ может привести к компенсаторному усилению синтеза ренина, что лежит в основе развития синдрома отмены, поэтому при терапии ББ необходимо добиться строгого приема этих препаратов больными.
Считается, что под влиянием ББ восстанавливается нормальная функция барорецепторного аппарата синокаротидной зоны, что вносит вклад в антигипертензивный эффект.
Кардиоселективные b1–адреноблокаторы (бисопролол, метопролол, атенолол и др.) не редуцируют периферический кровоток, поскольку практически не влияют на b2–рецепторы, что важно при лечении лиц с облитерирующими заболеваниями артерий. В настоящее время в большинстве случаев именно им отдают предпочтение из–за более плохой переносимости неселективных ББ (высокий риск бронхоспазма, снижение мышечного кровотока). Кардиоселективные ББ незначительно влияют на углеводный и липидный обмен, что позволяет использовать их при сахарном диабете и распространенном атеросклерозе.
Наличие так называемой внутренней симпатомиметической активности (ацетобутол, оксипренолол, пиндолол и др.) говорит о меньшем влиянии на частоту сердечных сокращений в покое и о способности этих препаратов расширять просвет периферических артериол, способствуя увеличению объема сосудистого ложа и снижению АД.
Широкое применение нашли адреноблокаторы с дополнительными вазодилатирующими свойствами. Так, карведилол блокирует не только b1– и b2–рецепторы, но и a1–рецепторы периферического сосудистого русла, что аддитирует гипотензивное действие. Вазодилатирующий эффект небиволола обусловлен способностью этого препарата увеличивать количество оксида азота (NО) – мощного местного вазодилататора. Названные препараты используют у пациентов с периферическим атеросклерозом.
ББ при терапии АГ можно отдать предпочтение при сопутствующей синусовой тахикардии, ИБС, ХСН, наджелудочковых тахиаритмиях. Свойства ББ рационально использовать при наличии у больного гипертиреоза (купирование тахикардии), глаукомы (снижение продукции внутриглазной жидкости), мигрени (профилактика приступов), гипертрофической кардиомиопатии.
При нарушении функции печени рационально назначение гидрофильных b–адреноблокаторов (атенолол, ацебутолол, бисопролол), которые выводятся из организма почками. В случае, если пациент является курильщиком, то дозы жирорастворимых ББ должны увеличиваться, поскольку у этой категории больных повышается активность ферментных систем печени. У больных с сопутствующей хронической почечной недостаточностью желательно использовать липофильные ББ (пиндолол, лабетолол, тимолол, метопролол, бетаксолол, талинолол и др.).
Антагонисты кальция (блокаторы медленных кальциевых каналов)
Согласно классификации по В. Nаuler все антагонисты кальция (АК) делятся на 3 группы: производные дигидропиридинов (нифедипин, исрадипин, амлодипин и др.), бензотиазепинов (дилтиазем), фенилалкиламинов (верапамил).
АК ограничивают поступление ионов Са2+ в клетку, снижая способность мышечного волокна развивать сокращение. Вследствие ограничения поступления ионов Са2+ в клетку развиваются 3 основных эффекта, в той или иной степени свойственных всем АК: снижение сократимости миокарда (отрицательный инотропный эффект), уменьшение тонуса гладкой мускулатуры артерий (вазодилатирующий эффект), изменение порога возбуждения кардиомиоцитов проводящей системы (характерно для пульс–урежающих АК – верапамила и дилтиазема). Известно, что дигидропиридиновые АК могут повышать частоту сердечных сокращений, особенно на начальном этапе лечения.
АК снижают тонус артериол, с чем в основном и связано их антигипертензивное действие. За счет этого параллельно увеличивается почечный кровоток, что обеспечивает небольшой натрийуретический эффект, дополняемый уменьшением образования альдостерона под воздействием АК. Блокирование ионов Са2+ на уровне тромбоцитов приводит к снижению их агрегационной готовности.
Будучи высоко активными средствами, АК обладают целым рядом преимуществ, который нередко называют «метаболической нейтральностью»: препараты группы не влияют на липидный, углеводный, минеральный и пуриновый обмен.
Поскольку АК улучшают коронарный и церебральный кровоток, их применение обосновано при АГ с сопутствующей ИБС или цереброваскулярной недостаточностью.
Диуретики
Механизм антигипертензивного действия диуретиков связан со способностью препаратов уменьшать объем циркулирующей жидкости, прежде всего за счет снижения реабсорбции ионов натрия в почечных канальцах. В результате уменьшения нагрузки жидкостью снижается общее периферическое сопротивление сосудов и уровень АД. Гипотензивное действие диуретиков дополняется способностью этих препаратов уменьшать чувствительность стенки сосудов к естественным вазопрессорам (в том числе адреналину), в поддержании которой участвуют ионы натрия.
Наибольшее распространение в качестве антигипертензивных средств получили тиазидные и тиазидоподобные диуретики: гидрохлортиазид, хлорталидон, индапамид и др.
Петлевые диуретики применяют лишь для купирования гипертонических кризов.
Длительный прием любых диуретиков опасен развитием электролитного дисбаланса, поэтому при их назначении рекомендуется мониторинг содержания электролитов в плазме крови. При использовании тиазидных и тиазидоподобных диуретиков ежедневно в малых дозах риск осложнений терапии минимизируется без существенной потери необходимого гипотензивного действия.
Тиазидным и тиазидоподобным диуретикам можно отдать предпочтение при изолированной систолической АГ у лиц старшего возраста, при сопутствующей ХСН, женщинам с АГ в перименопаузальном периоде. Диуретиками удобно дополнять уже назначенные схемы лечения для достижения целевого уровня АД.
Лекарственные средства, влияющие на ренин–ангиотензиновую систему
Ренин–ангиотензин–альдостероновая система (РААС) играет важную роль в регуляции АД, сердечной деятельности, водно–электролитного баланса. Ее активность возрастает при артериальной гипертензии, хронической сердечной недостаточности и диабетической нефропатии. При остром инфаркте миокарда активность РААС повышается уже в первые сутки, при осложненном течении инфаркта миокарда чрезмерная активация РААС сохраняется длительно после выписки больного из стационара. Высокая активность ренина и повышенное содержание ангиотензина II в крови являются показателями неблагоприятного прогноза у пациентов с сердечно–сосудистыми заболеваниями.
Для фармакологической блокады РААС используют иАПФ и непептидные антагонисты рецепторов ангиотензина II.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы АПФ – группа лекарственных средств, влияющих на многочисленные патологические звенья, приводящие к функциональным и структурным изменениям, которые лежат в основе различных заболеваний сердечно–сосудистой системы. Механизм действия иАПФ заключается в связывании ионов цинка в активном центре ангиотензинпревращающего фермента – ключевого фермента РААС и блокировании реакции перехода ангиотензина I в ангиотензин II, что снижает активность РААС как в системном кровотоке, так и на тканевом уровне (почки, миокард, головной мозг). Параллельно, благодаря ингибированию АПФ тормозится деградация брадикинина, что также способствует вазодилатации. В результате происходит системная артерио– и венодилатация, снижается пред– и постнагрузка на сердце, при наличии гипертрофии миокарда левого желудочка начинается процесс ее обратного развития (кардиопротекция). Похожий процесс наблюдается в мышечном слое артериальных сосудов (ангиопротекция). Ингибиторы АПФ тормозят пролиферацию мезангиальных клеток в почках, что используется в нефрологии (нефропротекция). Уменьшение продукции альдостерона ведет к снижению реабсорбции натрия и воды в проксимальных и дистальных канальцах нефронов.
Ингибиторам АПФ отдают предпочтение при наличии у больного АГ сопутствующей ХСН, постинфарктного кардиосклероза, сахарного диабета и его осложнений (в том числе нефропатии). Способность иАПФ восстанавливать функцию эндотелия используется при наличии у пациента дислипидемии и диффузных атеросклеротических поражений.
При назначении иАПФ следует откорректировать дозу других антигипертензивных средств (особенно тиазидных диуретиков), если больной их принимает. Снижение АД на фоне иАПФ в большинстве случаев происходит плавно, в течение нескольких недель.
Несмотря на то, что иАПФ в большинстве случаев достаточно хорошо переносятся, всегда следует помнить о возможности развития следующих побочных реакций, характерных для этой группы препаратов: сухой кашель, гиперкалиемия и нарушение функции почек, ангионевротический отек (на любом сроке лечения).
Ингибиторы АПФ противопоказаны при беременности ввиду опасности тератогений, одно– или двустороннем стенозе почечных артерий, стенозе устья аорты, митральном стенозе, обструктивном варианте гипертрофической кардиомиопатии.
Блокаторы рецепторов ангиотензина II (БРА)
В конце 1980–х гг. было установлено, что в сердце, почках и легких только 15–25% ангиотензина II образуется под влиянием АПФ. Продукцию основного количества этого вазоактивного пептида катализируют другие ферменты – сериновые протеазы, тканевой активатор плазминогена, химазоподобный фермент CAGE (chymostatin–sensetive angiotensin I–generating enzyme), катепсин G и эластаза. В сердце функцию сериновой протеазы выполняет химаза.
Наличие альтернативного пути образования ангиотензина II с помощью тканевой химазы, эндопептидаз и других энзимов, которые могут активироваться при использовании иАПФ, объясняет, почему при применении этих препаратов нельзя полностью блокировать образование ангиотензина II и почему у части больных артериальной гипертензией и сердечной недостаточностью иАПФ проявляют недостаточную терапевтическую эффективность. Более того, при применении и АПФ возможна активация альтернативных путей образования ангиотензина II. Это явилось основанием для создания группы соединений, блокирующих ангиотензиновые рецепторы 1 типа, через которые реализуются негативные эффекты ангиотензина II – вазоконстрикция, повышение секреции альдостерона, вазопрессина и адреналина.
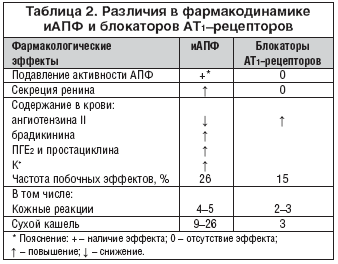
Блокаторы АТ1–рецепторов ослабляют гемодинамические эффекты ангиотензина II независимо от того, каким путем он образовался, не активируют кининовую систему и продукцию окиси азота и простагландинов. Под их влиянием содержание альдостерона уменьшается слабее, чем при действии иАПФ, не изменяется активность ренина, количество брадикинина, простагландина Е2 (ПГЕ2), простациклина и ионов калия (табл. 2). Кроме того, блокаторы АТ1–рецепторов уменьшают продукцию фактора некроза опухоли–?, интерлейкина–6, молекул адгезии ICAM–1 и VCAM–1. Проникая через гематоэнцефалический барьер, они тормозят функцию сосудодвигательного центра как антагонисты пресинаптических АТ1–рецепторов, регулирующих выделение норадреналина.
Блокаторы рецепторов ангиотензина II уменьшают систолическое и диастолическое АД на 50–70% на протяжении 24 ч (на следующий день после приема препаратов степень снижения АД составляет 60–75% от максимального эффекта). Стойкий гипотензивный эффект развивается через 3–4 нед. курсовой терапии. Эти препараты не изменяют нормальное АД (отсутствует гипотензивное действие брадикинина), снижают давление в легочной артерии и частоту сердечных сокращений, вызывают регресс гипертрофии и фиброза левого желудочка, тормозят гиперплазию и гипертрофию гладких мышц сосудов, улучшают почечный кровоток, оказывают натрийуретическое и нефропротективное действие.
БРА используются по тем же показаниям, что и иАПФ, обе эти группы являются взаимозаменяемыми.
Общепринятыми показаниями к назначению блокаторов рецепторов ангиотензина II являются:
– эссенциальная артериальная гипертензия, реноваскулярная гипертензия и гипертензия, возникающая в результате применения циклоспорина после трансплантации почки;
– хроническая сердечная недостаточность, обусловленная систолической дисфункцией левого желудочка (лишь в тех случаях, когда пациенты плохо переносят иАПФ);
– диабетическая нефропатия (лечение и вторичная профилактика).
При этих заболеваниях препараты улучшают качество жизни больных и отдаленный прогноз, предотвращают развитие сердечно–сосудистых осложнений, снижают летальность. При сердечной недостаточности у пациентов с нормальным или низким АД блокаторы рецепторов ангиотензина II меньше иАПФ вызывают артериальную гипотензию. Предполагается, что БРА имеют перспективу применения при остром инфаркте миокарда и для профилактики артериальной гипертензии у людей с повышенным нормальным АД (табл. 1), а также мозгового инсульта и рестеноза после баллонной ангиопластики.
БРА чаще использовали в случае наличия у больных непереносимости иАПФ, однако в настоящее время доказана способность БРА улучшать прогноз (снижать заболеваемость и смертность) больных АГ, ХСН и диабетической нефропатией, поэтому эти препараты можно использовать в качестве средств первого ряда.
Первым и наиболее известным непептидным блокатором рецепторов ангиотензина II является лозартан – производное имидазола. Одним из препаратов лозартана, представленных на российском рынке, является Вазотенз (компании Актавис). Лозартан блокирует АТ1–рецепторы в 3–10тыс. раз сильнее, чем АТ2–рецепторы, больше других препаратов этой группы блокирует рецепторы тромбоксана А2 тромбоцитов и гладких мышц, обладает уникальной способностью увеличивать почечную экскрецию мочевой кислоты. Биодоступность лозартана (Вазотенза) при приеме внутрь составляет всего 33%. В слизистой оболочке кишечника и печени он при участии изоферментов цитохрома Р–450 3А4 и 2С9 преобразуется в активный метаболит EXP–3174. Избирательное действие активного метаболита на АТ1–рецепторы в 30тыс. раз превышает влияние на АТ2–рецепторы, его гипотензивное действие в 20 раз сильнее, чем у лозартана. Лозартан является препаратом первого ряда при артериальной гипертензии у больных сахарным диабетом.
Выпускаются и комбинированные препараты, содержащие лозартан и гидрохлортиазид.
Производное лозартана ирбесартан окисляется изоферментом цитохрома Р–450 в недействующий метаболит, который выводится желчью в виде глюкуронида.
Препарат негетероциклической структуры валсартан в 24000 раз сильнее связывается с АТ1–рецепторами, чем с АТ2–рецепторами. Выводится в неизменном виде, что снижает риск нежелательного взаимодействия с другими лекарственными средствами.
Блокаторы рецепторов ангиотензина II отличаются хорошей переносимостью. Иногда в процессе лечения возникают головная боль, головокружение, общая слабость, анемия. Сухой кашель возникает только у 3% больных. Благодаря длительному действию препаратов и их активных метаболитов после прекращения терапии не возникает синдром отдачи. Противопоказания к применению – тяжелая почечная и печеночная недостаточность, гиперкалиемия, обструкция желчевыводящих путей, нефрогенная анемия, второй и третий триместры беременности, грудное вскармливание.
Ингибиторы вазопептидазы
Омапатрилат обладает свойством иАПФ и ингибитора вазопептидазы (нейтральная эндопептидаза эндотелия2). Блокада вазопептидазы препятствует протеолизу натрийуретических пептидов, брадикинина и адреномедуллина. Это обеспечивает выраженный гипотензивный эффект, улучшение почечного кровотока, повышение экскреции ионов натрия и воды, а также тормозит продукцию коллагена фибробластами сердца и сосудов. Выявлена клиническая эффективность омапатрилата при стенокардии и ХСН (снижение летальности, рост толерантности к физической нагрузке, улучшение функционального класса).
Источник